- むくみがひどい
- 尿の泡立ちが多い
- 尿の色や匂いがおかしい
- 排尿時に痛みの無い血尿がある
- 健康診断で腎機能低下やタンパク尿や血尿を指摘された
- 複数の降圧薬を服薬しても血圧が下がらない
- 最近、体重が増加してきた
- 原因不明の倦怠感や疲労感がある
日常的に起こりやすい症状でも、詳細な検査を行うことで重大な病気の早期発見につながることもあります。上記のような症状があれば、放置せずにお気軽にご相談ください。
予約専用番号
予約の方は、こちらからお願いします。
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 |
|---|---|---|---|---|---|---|---|
| 09:00-12:45(受付 8:45-12:30) | ● | ● | ▲ | ● | ● | / | / |
| 15:00-18:00(受付 14:30-17:30) | / | / | / | / | / | ◾️ | / |
| 15:00-18:00(受付 14:30-17:30) | ● | ● | ★ | / | ● | / | / |
休診日:木曜午後、土曜午後、日曜、祝日
●…院長による診察
▲…院長と非常勤(男性)医師2名による診察
★…院長と非常勤(女性)医師2名による診察
※乳児検診・BCG…それぞれ月1回/14:00-15:00まで
| 月 | 火 | 水 | 木 | 金 | 土 | |
|---|---|---|---|---|---|---|
| 午前 |  |
  |
  |
 |
 |
 |
| 午後 |  |
 |
  |
休 |   |
休 |
(★…祝日あけ、午後休診、超音波検査日の場合)




※予約は30分ごとの設定になっています。皆様病状が異なりますので、症状を伺い診察や検査に要する時間も様々です。予約時間はあくまで目安とご理解ください。
※患者様の体調や検査内容によってお呼びする順番が前後する場合がございます。
※時期によって混雑状況は少々変化しますので、年間混雑目安もご参考ください。
※連休や年末年始の前後、午後が休診となる日は混雑が予想されます。
※重症な急患の対応が必要になった場合には、そちらの処置が優先となるためお待たせしてしまうこともありますが、ご理解ください。
※待ち時間や順番に関するクレームは、ほかの患者様の診療の妨げになりますので、ご遠慮ください。
※超音波検査や栄養指導の日は、混雑する傾向にあります。
※WEB予約の無断キャンセルを繰り返す患者様は、システム上WEB予約が取れなくなりますのでご注意ください。
予約専用番号またはwebにて
予約をお願いします

腎臓内科

腎臓内科は、血尿・蛋白尿、浮腫、難治性高血圧、腎機能異常の方の診療を行います。

日常的に起こりやすい症状でも、詳細な検査を行うことで重大な病気の早期発見につながることもあります。上記のような症状があれば、放置せずにお気軽にご相談ください。
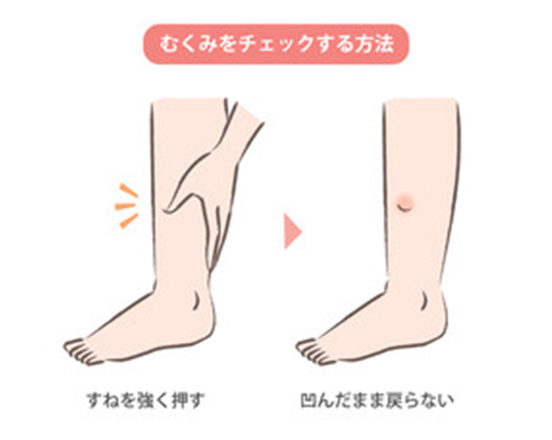
慢性腎臓病(CKD)とは、「腎臓の障害」もしくは「腎機能の低下」が3か月以上持続している状態と定義されています。CKDは、初期には自覚症状がありませんが、進行すると、貧血、倦怠感、むくみ(浮腫)、息切れなどの症状が出現してきます。
腎臓の糸球体の炎症によって、蛋白尿や血尿が長期間持続する病気を慢性糸球体腎炎と言います。その中で最も多いのが、IgA腎症です。腎臓の糸球体に異常な免疫物質がたまることで炎症が起き、血尿やタンパク尿があらわれて徐々に腎臓機能が低下します。通常は無症状で、健康診断や学校検尿により尿異常(蛋白尿・血尿)で発見されることが多い疾患です。また、扁桃炎などの風邪症状の際に肉眼的血尿があったという方も多くみられます。重症度にもよりますが、ステロイド剤や免疫抑制薬、あるいは一部の血圧の薬などを併用して治療します。早期発見と継続的なフォローアップが非常に重要な疾患です。
糖尿病は血糖コントロールが不良な期間が継続すると、三大細小血管合併症といわれる神経症、網膜症、腎症の合併症が出現してきます。糖尿病腎症の出現には10-20年程度かかるとされており、早期の第1期・第2期では自覚症状が乏しく、尿検査で診断します。第3期では、浮腫、息切れ、食欲不振、腹満感があり、第4-5期では、顔色が悪い、疲れやすい、嘔吐、筋肉の強直、手のしびれや痛み・腹痛といった自覚症状がでることがあります。第3期以降では、進行抑制はできますが、もとの良い状態に戻すことはできないため、第2期の段階までに発見することが重要とされています。また、虚血性心疾患の合併や閉塞性動脈硬化症などの血管病変をきたすことがありますが、自覚症状に乏しいこともあり、定期的な全身の評価が必要になります。
腎臓には体内に摂取された食塩と水分の排出量を調節し、血圧を正常範囲内に維持する機能があります。しかし腎障害があるとこの機能が適切に働かなくなるため、高血圧をきたします。そして、さらに高血圧により動脈硬化をきたし、腎障害が促進され、さらに悪循環がおこります。高血圧を適切に治療しなければ腎硬化症を含むCKDを発症し、自覚症状が乏しいまま腎障害が進行するリスクもあります。このように高血圧と腎臓には密接な関係があるため、腎臓病の治療では腎臓を保護しながら適切に血圧コントロールを行うことが重要とされています。食生活を中心とした生活習慣の改善が、予防や治療にとても大切です。近年高齢化に伴い、腎硬化症による慢性腎不全が徐々に増加し問題となっています。
高尿酸血症を放置していると尿酸の結晶が血管につまり腎機能低下をきたします。また痛風による腎結石を起こす可能性もあります。動脈硬化のリスクでもあるため、痛風発作がないから治療しなくてよいわけではありません。健診で異常を指摘された場合には、節酒をし、治療を始めましょう。
生まれつき1つしか機能していない、また手術をして腎臓が1つしかないという方もいます。腹部超音波検査で確認できます。片腎の方は徐々に血圧が上昇し、腎機能低下が明らかになってきます。動脈硬化をきたしやすく、残った腎臓を保護するため治療が必要な場合があります。また厳格な塩分制限が重要となります。
腎臓から赤血球を作る働きを促進するホルモンがでています。腎臓の機能が低下により分泌が減少し、赤血球を作る能力が低下して貧血になります。この貧血を腎性貧血といいます。鉄欠乏性貧血とは原因が違うため、治療方法も異なります。
数時間-数日の間に急激に腎機能が低下する状態を急性腎障害といいます。尿から老廃物を排泄できなくなり、体内の水分量や塩分量などを調節することができなくなります。症状は、尿量減少やむくみ、食欲低下、全身倦怠感などです。原因として、脱水や出血により腎臓への血流が低下することや、腎臓の炎症・尿細管細胞の障害や尿路系の閉塞などで腎機能が低下することが挙げられます。CKDに移行するケースもあり注意が必要です。
尿にタンパクが大量に流れ出ることで全身に浮腫が見られます。また浮腫以外に低タンパク血症や高コレステロール血症などを生じます。原因は様々で、原因不明なものから糖尿病などの代謝異常や膠原病、感染症、血液疾患、悪性腫瘍まで、多くの疾患との関連性が指摘されています。病態としては非常に重篤であり、腎機能障害や易感染性、血栓・塞栓症や血液凝固機能異常などのリスクが高まります。早期の段階で専門医による診察や入院治療が必要な疾患です。
腎臓病が進行して、腎臓の働きが悪くなった状態をいいます。急激に腎臓の機能が低下する急性腎不全と、数か月から数十年かけて腎臓の働きがゆっくり悪くなる慢性腎不全があります。
◎急性腎不全:腎臓機能を悪化させる原因を取り除くことができれば、腎臓機能が回復する可能性があります。症状としては、通常、尿の出が悪くなったり、全く出なくなったりします。
◎慢性腎不全:腎臓病の進行に伴い腎臓機能が徐々に失われ、腎機能が回復する見込みはほとんどありません。腎機能低下がかなり進むと、尿量減少、むくみ、易疲労感、息切れ、食欲不振、皮膚のかゆみなどの症状が出てきます。さらに、腎不全が進んで尿毒症という状態になると、だるさ、吐き気、頭痛などのほか、呼吸困難感や出血症状など様々な症状が出てくることがあります。
遺伝的要素が関わる疾患で、のう胞が両側の腎臓に多発します。それらが大きくなる過程で、腎臓の正常組織が影響を受け、腎不全にまで至ることもあります。健診などで偶然発見されることもあります。心臓弁膜症や脳動脈瘤などの合併リスクが高いので、心臓超音波検査や頭部MRIなども実施し、適切な診断と早期の高血圧治療が必要です。
尿路に起こる細菌感染症の一つです。膀胱炎では排尿時痛や残尿感の症状から始まります。悪化する膀胱から大腸菌などの細菌が逆流することで腎盂にも炎症をおこします。急な発熱、悪寒、吐き気、脇腹や腰の痛みなどの症状が出ます。抗生物質で治療し、3-5日ほどで熱は下がりますが、治療が遅れると入院が必要なこともあるので早期治療が大切です。女性は、男性に比べ尿路感染症が起こりやすいとされています。
腎臓から尿道につながる尿路に結石ができる疾患です。結石が尿管に落ちてくると突然わき腹や下腹部、腰の後ろ側などに激痛が起こり、発熱や吐き気、嘔吐を伴うこともあります。また、腎臓の機能低下や、炎症を起こしたりする場合もあります。背景に高尿酸血症やカルシウム代謝異常が隠れている場合もあります。
腎臓は血液中の電解質を調節している臓器の一つでもあります。高血圧や心疾患を合併している場合には非常に重要な検査項目です。また、他の疾患で治療中の薬剤により電解質異常(高カリウム血症、高カルシウム血症など)をきたしている場合もあり、適切に治療しないと腎機能の悪化や不整脈など様々な症状をきたすことがあります。経過次第では、薬物治療や食事が必要になることもあります。
膠原病やウイルス
細菌感染にともなうもの、アレルギー性血管炎に伴う腎障害があります。浮腫以外に紅斑や紫斑などの皮疹をきたし、診断がなかなかつかなかったということもあります。経過観察でよいものから、専門的な治療が必要になる場合があります。
腎臓内科医を探して来られ、「血液透析になったらおしまいだ」といって心配される方が多くいらっしゃいます。
私はそういった患者様に正しく理解していただくため、必ず同じお話をさせていただきます。人間の体で、完全に機能が失われてしまった臓器で代わりになる治療があるのは腎臓だけです。確かに透析治療が負担になることは間違いありませんし、する必要がないのが一番でしょう。ただ、透析をしながら今までと同じようにお仕事を継続し、頑張って生きている方がたくさんいます。好んで透析をしている方はいません。末期腎不全にならないように予防、治療は大切です。でも、血液透析治療は患者様を脅かし、怖がらせる手段ではありません。透析医療では、医師、看護師、臨床工学士などの医療スタッフが、これからも生きていこうとする透析患者様とそのご家族のお力になるために頑張っています。私は現在、直接透析医療には携わっておりませんが、腎臓専門医・透析専門医としての知識と経験をもとに、腎臓病の患者様に真摯に向き合い、適切なアドバイスを心がけています。
TOP